Infection nosocomiale : définition, causes et conséquences
Infection nosocomiale : définition
Aussi appelée infection associée aux soins, elle est contractée dans un établissement de santé, public ou privé. Selon la définition donnée par le Ministère des Solidarités et de la Santé, l’infection est absente au moment de l’arrivée du patient et se déclare au minimum 48 heures après l’admission(1). C’est le temps d’incubation pour considérer que le contact avec l’agent infectieux a bien eu lieu pendant l’hospitalisation et pas avant. Cette contamination peut se faire au moment des soins prodigués ou en dehors de tout acte médical.
Dans le cas de plaies liées à une intervention chirurgicale, le risque nosocomial persiste jusqu’à 30 jours après l’opération et jusqu’à 1 an en cas de pose de prothèse ou d’implant. Les situations sont alors évaluées au cas par cas(2).
Le risque infectieux existe aussi pour les soins prodigués en dehors des hôpitaux et des cliniques : dans tous les cabinets médicaux, dentaires, de sages-femmes, les centres infirmiers, de kinésithérapie, de pédicurie-podologie, et pour les soins à domicile. Tous les professionnels de santé (médicaux et paramédicaux) doivent donc y être sensibilisés.
Les différents types d’infections nosocomiales
Elles peuvent avoir deux origines(1) :
- origine endogène : le patient est infecté par des micro-organismes dont il est déjà porteur (par exemple une bactérie peut devenir dangereuse si les défenses immunitaires du sujet baissent ou si elle pénètre l’organisme au moment d’un acte médical).
- origine exogène : l’agent pathogène est transmis par un autre malade, un visiteur, le personnel médical, l’environnement (l’air, les instruments, les aliments, etc.).
Les maladies nosocomiales les plus fréquentes sont constatées :
- au niveau de l’appareil urinaire (plus d’1 cas sur 4) ;
- d’un site opératoire (environ 1 cas sur 6) ;
- des voies respiratoires (environ 1 cas sur 6) ;
- du système sanguin (environ 1 cas sur 10).
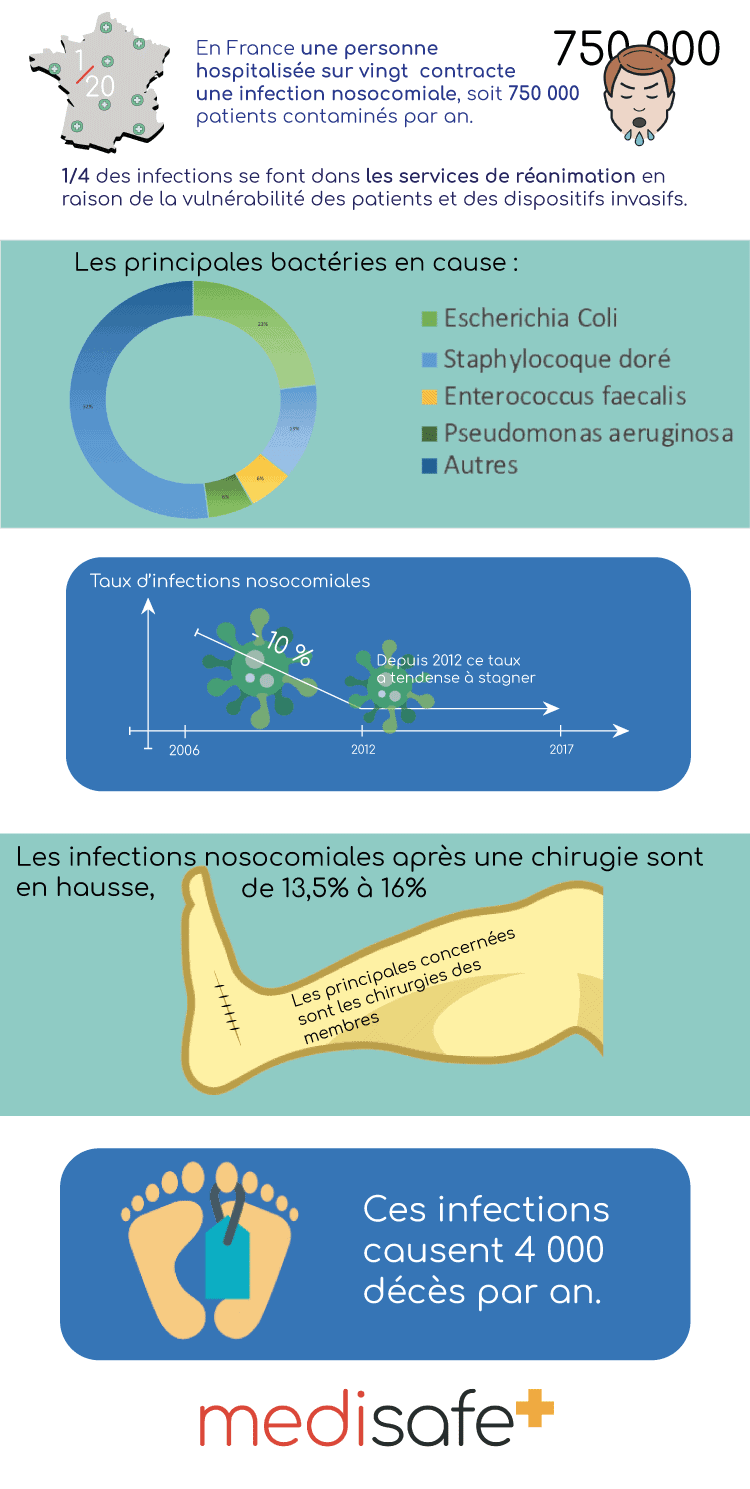
Les microbes en cause sont nombreux, mais trois bactéries principales sont responsables de plus de 50 % des contaminations :
- Staphylococcus aureus ou staphylocoque doré ;
- Escherichia coli ;
- Pseudomonas aeruginosa, bacille pyocyanique ou « pyo »(2).

Prévalence des infections liées aux soins
Selon les résultats de l’enquête menée en 2017 par Santé Publique France, les maladies nosocomiales touchent 1 personne hospitalisée sur 20(3). Environ 5 % des patients sont donc concernés, soit près de 750 000 chaque année.
Les maladies nosocomiales font l’objet d’une surveillance nationale depuis 1996, afin de mesurer l’efficacité des mesures de prévention. Entre 2017 et 2012, la prévalence des patients infectés est restée stable ; elle avait diminué de 10 % entre 2006 et 2012.
Le nombre de cas varie fortement en fonction de l’établissement concerné, du type et de la durée du séjour, du profil du patient.
Quels sont les facteurs qui augmentent le risque nosocomial ?
Les personnes les plus touchées sont :
- les plus de 65 ans ;
- les très jeunes enfants ;
- les patients immunodéprimés (à cause d’une maladie ou de la prise d’un traitement) ;
- les personnes souffrant d’une maladie chronique et/ou grave ;
- celles qui subissent un acte médical invasif.
Il est important d’être particulièrement vigilant lors des soins prodigués à des patients présentant ces facteurs de risques.
Quels sont les symptômes des infections nosocomiales ?
Il s’agit des symptômes d’une infection classique, qui diffèrent donc selon le lieu où elle se déclare.
Dans le cas d’une infection urinaire, les signes à surveiller sont :
- douleurs ou brûlures au moment de la miction ;
- besoin d’uriner plus fréquent et/ou difficultés à uriner;
- lourdeur dans le bas ventre ;
- urines plus troubles que d’habitude, avec parfois présence de sang.
Ces symptômes doivent faire penser à une maladie nosocomiale s’ils surviennent après la pose d’une sonde ou une chirurgie des voies urinaires.
Les infections qui se manifestent au niveau d’un site opératoire vont varier selon la partie du corps concerné. On peut retrouver :
- des signes d’inflammation (chaleur, rougeur, douleur) ;
- des écoulements (lymphe ou pus) ;
- un abcès ;
- de la fièvre.
Pour les infections des voies respiratoires, les symptômes sont ceux d’une pneumonie :
- toux et essoufflement ;
- fièvre importante (supérieure à 39 degrés) ;
- douleurs thoraciques.
Le risque nosocomial est plus élevé pour les patients qui présentent une maladie chronique des voies aériennes, les sujets intubés et sous ventilation mécanique.
Les infections du sang présentent des symptômes peu spécifiques :
- alternance de fièvre importante (supérieure à 39 degrés) et d’hypothermie ;
- alternance de frissons et de sueurs ;
- tachycardie et fréquence cardiaque élevé.
Risque nosocomial : les moyens de prévention
Tous les professionnels de santé sont soumis à des obligations réglementaires pour lutter contre la transmission des infections. Ces précautions d’hygiène s’appliquent dans les établissements hospitaliers, les cabinets privés, les centres médicaux ou au domicile du patient pour les soins à domicile.
Les gestes et conseils détaillés ci-dessous sont complémentaires des mesures d’asepsie et d’antisepsie réglementaires selon les actes pratiqués (notamment les actes invasifs).
L’hygiène des mains
Elle est indispensable et très efficace pour limiter la transmission d’agents pathogènes. Il existe plusieurs techniques de lavage et/ou de désinfection des mains. Le choix dépendra du niveau de salissure, du risque infectieux et des soins qui vont être ou ont été prodigués.
- Le lavage simple des mains : il s’effectue avec de l’eau et un savon doux et adapté. Il a pour but d’éliminer les salissures des mains et de réduire la présence de microbes.
- Le lavage ou traitement hygiénique des mains par friction : l’objectif est ici de réduire la présence de microbes sur les mains, par application d’une solution ou gel hydroalcoolique. Le lavage par friction ne nécessite pas de rinçage. Préférez des gammes de produits à usage professionnel comme celles proposées par les laboratoires ANIOS.
- La désinfection chirurgicale des mains : Cette opération vise à éliminer de manière plus poussée et plus prolongée les germes présents sur la peau et sous les ongles. Elle nécessite un lavage avec un produit désinfectant.
(Pour plus d’informations sur les différents types de lavage, consultez notre article complet : Comment se laver les mains : indications, durées et protocoles)
Les patients et les visiteurs sont aussi soumis à ces règles d’hygiène. Pour pouvoir les respecter, les praticiens doivent mettre à disposition au minimum un distributeur de gel hydroalcoolique.
L’hygiène des mains peut être complétée, là encore selon le niveau de risque infectieux, par le port de gants (gants nitrile de préférence) et/ou de vêtements de protection (masque, masque FFP2, lunettes, combinaison jetable, charlotte médicale, etc.).
L’hygiène du matériel et des instruments médicaux
On distingue deux types de matériel : à usage unique et réutilisable. Tous deux exigent une manipulation respectant des règles d’hygiène strictes, selon le protocole établit.
Le matériel réutilisable est classé en trois catégories (critique, semi-critique, non-critique), selon le niveau de risque et la partie du corps avec lequel l’instrument entrera en contact. La procédure d’entretien de tout dispositif médical réutilisable doit être scrupuleusement suivie. Pour les dispositifs médicaux non immergeables, préalablement nettoyés et résistants à l’alcool (stéthoscope, tensiomètre, etc.), nous vous conseillons le désinfectant Aniospray. Le spray Surfa Safe est à privilégier si vous souhaitez un produit sans alcool. Certains dispositifs médicaux nécessitent un trempage (dans un détergent pré-désinfectant comme Aniosyme) avant procéder à la désinfection.
La prévention du risque infectieux ne s’arrête pas à l’acte médical en lui-même. Le stockage, le nettoyage (pour les réutilisables) et l’élimination (pour les usages uniques) des dispositifs médicaux sont aussi soumis à des protocoles stricts. Cela concerne notamment tout ce qui entre en contact avec le sang et les liquides biologiques (seringues, aiguilles à insuline, cathéters, etc.) pour éviter les accidents lors de leur manipulation.
L’entretien des surfaces
Les surfaces dites « souillées » sont également soumises à des protocoles de nettoyages. Il est recommandé, autant que possible, de distinguer des « zones » dans l’établissement ou le cabinet, pour le stockage du matériel, l’examen, le lieu des soins, etc. Chaque zone et surface devra être nettoyée selon le niveau de risque infectieux, en respectant les règles d’hygiène et en utilisant les produits adaptés. Il est recommandé de se servir de draps d’examen papier lors des examens et consultations médicales.
Dans certains cas, les sols, murs, fenêtre et l’air doivent aussi faire l’objet d’une désinfection particulière. C’est le cas si des liquides humains sont projetés (comme la salive dans les cabinets dentaires par exemple). Certains produits permettent de procéder à la fois au nettoyage et à la désinfection des surfaces, comme le Surfanios destiné aux sols, aux murs et aux instruments médicaux.

Conséquences d’une infection nosocomiale
Certaines maladies nosocomiales peuvent nécessiter la prise d’un traitement antibiotique, voire une hospitalisation ou ré-hospitalisation. Si la majorité des contaminations restent bénignes et sont rapidement soignées, des complications peuvent survenir. Ces infections sont responsables de près de 4000 décès en France chaque année.
L’établissement et/ou le praticien peuvent être tenus pour responsables en cas de contamination liée aux soins. Le patient ou les proches peuvent demander une indemnisation. Plusieurs facteurs sont pris en compte pour évaluer la gravité de la situation : le taux d’atteinte à l’intégrité physique ou psychique, l’arrêt temporaire des activités professionnelles… Les victimes d’infections nosocomiales peuvent saisir l’Office National d’Indemnisation des Accidents Médicaux, des Affections Iatrogènes et des Infections Nosocomiales (ONIAM) ou la Commission de Conciliation et d’ Indemnisation (CCI) qui orientera vers une procédure de conciliation ou de règlement à l’amiable selon le seuil de gravité de l’accident médical.
Infections nosocomiales et antibio-résistance
L’augmentation de bactéries résistantes aux antibiotiques pose un vrai problème de santé publique. Les maladies nosocomiales sont malheureusement aussi concernées. Comme le précise l’Inserm, parmi les bactéries les plus souvent incriminées, plusieurs sont résistantes aux antibiotiques. C’est le cas notamment du staphylocoque doré dont 38 % des souches sont résistantes à la méticilline.
La prévention joue donc un rôle primordial, en limitant au maximum le risque infectieux pour réduire par conséquent l’utilisation d’antibiotiques.
Surveillance et suivi des maladies nosocomiales
Chaque établissement de santé, public ou privé, dispose d’un Comité de Lutte contre les Infections nosocomiales (ou CLIN) qui définit la politique de prévention et coordonne sa mise en application. Une Equipe Opérationnelle en Hygiène (ou EOH) est aussi constituée et des correspondants en hygiène sont nommés dans chaque service. Ils sont tenus de surveiller les nouveaux protocoles de prévention et de les diffuser auprès de leurs collègues.
L’établissement doit établir un bilan annuel de la lutte contre les infections nosocomiales et des contrôles peuvent être planifiées.
Un réseau a également été mis en place pour assurer un suivi au niveau national : il s’agit du réseau RAISIN pour Réseau d’Alerte, d’Investigation et de Surveillance des Infections Nosocomiales.
Ce qu’il faut retenir
- On considère qu’une infection est dite « nosocomiale » si elle se déclare au minimum 48 heures après le début de l’hospitalisation ou le soin en cause.
- Les bactéries principalement responsables des infections nosocomiales sont Staphylocoque doré, Escherichia coli et Pseudomonas aeruginosa.
- Les infections nosocomiales sont plus souvent liées à une contamination via une bactérie déjà présente sur le patient (origine endogène).
- Près d’un patient hospitalisé sur 20 en France contracte une maladie nosocomiale ; soit près de 750000 chaque année.
- Environ 4000 décès par an en France ont pour cause directe une infection nosocomiale.
- La prévention passe par des mesures d’hygiène : des mains, des dispositifs médicaux, des surfaces.
Les maladies nosocomiales décrivent des infections contractées dans un établissement hospitalier (public ou privé). Par extension, elles désignent les contaminations qui ont lieu lors d’un soin pratiqué par un professionnel du secteur médical ou para-médical. Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.



